O virus do papiloma humano (VPH) afecta ás células epiteliais e ten un diámetro de partículas de 55 nm. Unha característica especial é a proliferación do epitelio da pel, así como das membranas mucosas. Na fase inicial, o patóxeno adoita afectar ás células basais do epitelio, penetrando nelas a través de microtraumatismos. Os papilomas localizados adoitan atoparse na pel do pescozo, axilas, ingle e xenitais (a maioría das veces), mucosa oral e nasofarinxe.
Este virus pode existir durante moitos anos sen síntomas. Para detectar o VPH utilízanse métodos de hibridación molecular ou microscópica electrónica.
Tipos de virus do papiloma humano
Nos humanos, existe o VPH, que afecta as membranas mucosas e a pel. Entre a gran cantidade de papilomavirus distínguense especies con baixo e alto risco oncoxénico. Probouse que as propiedades oncoxénicas están asociadas coa capacidade de integrar o ADN no xenoma das células humanas.
O virus actívase nun 10-20% dos casos. Segundo o seu tipo, pode provocar lesións benignas ou malignas. Algúns VPH non son oncoxénicos. Levan á aparición de verrugas e verrugas xenitais. Os máis comúns son os VPH 6 e 11.
Os oncoxenes do VPH son aqueles que teñen un alto risco de desenvolver lesións cancerosas, especialmente no cérvix ou o ano. En canto á pel, son máis frecuentes os VPH 16 e 18, así como os 5 e 8, que poden provocar cancro de pel. A forma máis coñecida de cancro causada polo VPH é o cancro cervical. Pero os homes tamén poden infectarse co virus do papiloma, que no peor dos casos provoca cancro de pene ou ano.
A miúdo as mulleres atopan o VPH 16 - esta é unha forma na que se observa o parasitismo introsomal, é dicir, fóra do cromosoma celular (benigno). O VPH 18 ten un alto risco de desenvolver cancro: primeiro fórmanse tumores benignos, que despois dun tempo dexeneran en cancro. Neste caso, os virións teñen tamaños pequenos (ata 30 nm).
- neoplasias do cérvix;
- oncoloxía invasiva ou pre-invasiva;
- verrugas xenitais das vías urinarias e xenitais.
Características da infección

O virus do papiloma humano é altamente contaxioso. Adoita transmitirse por contacto directo, pel a pel ou de membrana mucosa a mucosa, cunha persoa infectada. Para unha infección xenital, isto ocorre con maior frecuencia durante as relacións sexuais vaxinais ou orales. Ter un gran número de parellas sexuais ou outras ITS (infeccións de transmisión sexual) aumenta o risco. A transmisión indirecta a través de obxectos, roupa ou roupa de cama contaminada tamén é posible, pero é bastante rara.
Nun 7% dos casos, a transmisión do virus de nai a fillo pode producirse durante o parto, cando a infección está activa. O risco aumenta ata o 40% se está infectado co VPH 16 ou 18.

Ao penetrar no epitelio, violando a súa integridade, a infección polo virus do papiloma promove o crecemento da capa inferior das células epiteliais en forma de condilomas ou verrugas. Esta forma da enfermidade é contaxiosa e estendese rapidamente a outros. Como regra xeral, as verrugas e os condilomas non causan metástasis e adoitan desaparecer espontáneamente.
Síntomas do VPH
O período de incubación dura ata 9 meses (promedio de 3 meses). O VPH pode estar presente no corpo sen síntomas evidentes. O virus pode pasar desapercibido durante meses ou anos. Incluso nesta fase é contaxiosa.
As verrugas da pel adoitan ocorrer en grupos e aumentan de número cando se rascan. As dúas formas máis comúns de papilomas son grises, duras, levantadas cunha superficie rota (verruga común) ou planas e avermelladas (verruga plana). As verrugas espiñentas ocorren nas plantas dos pés ou os talóns, crecen cara a dentro e, polo tanto, adoitan ser dolorosas.
- Verrugas xenitais. Nódulos pálidos ou avermellados que adoitan aparecer en grupos e aparecen nos labios, vaxina, pene, uretra, canle anal e recto. Son altamente contaxiosos.
- Condilomas planos. Aparecen en forma de nodos planos e atópanse principalmente nos órganos xenitais femininos. Aumentan o risco de desenvolver cancro.
- Condilomas xigantes (tumores de Buschke-Levenshtein). Crecen en formacións enormes, destruíndo os tecidos circundantes. En casos raros, poden dexenerar e provocar carcinoma de células escamosas.
Tamén é posible a infección das membranas mucosas do tracto respiratorio superior. A conxuntiva dos ollos pode verse afectada, dando lugar a crecementos rosados.
É máis difícil detectar un curso asintomático, que o médico só pode ver coa axuda de medios auxiliares como o ácido acético (causa a decoloración das verrugas) ou un microscopio.
Ademais, o virus tamén pode residir nas células sen cambios nos tecidos. Despois falan dunha infección latente, é dicir, da presenza de patóxenos, pero sen síntomas. Unha vez infectado, esta fase pode durar de varias semanas a varios meses.
Posibles consecuencias
Cando se infectan, os virus penetran nas células do tecido tegumentario da pel e da membrana mucosa, aséntanse nos núcleos das estruturas celulares e multiplícanse alí. Normalmente, tales infeccións por VPH pasan desapercibidas e curan por si mesmas sen consecuencias, xa que o sistema inmunitario combate con éxito o patóxeno.
Non obstante, algúns tipos de VPH crean cambios na pel chamados crecementos. As posibles formas inclúen verrugas xenitais ou condilomas e papilomas, que poden afectar, por exemplo, a cara, os brazos ou as pernas.
Os cambios nos tecidos causados son na súa maioría benignos, pero tamén poden dexenerarse e provocar cancro. Por exemplo, o cancro pode ocorrer décadas despois dunha infección por VPH. Tamén son posibles cancro dos xenitais externos femininos (cancro de vulva e vaxina), cancro anal, cancro de pene e cancro de boca e gorxa (tumores de cabeza e pescozo).
Establecemento do diagnóstico

Unha proba para a infección por VPH realízase nas mulleres como parte das visitas preventivas ao xinecólogo. Durante un exame xinecolóxico, tómase un frotis do revestimento do cérvix, isto chámase proba de Papanicolaou (examen citolóxico). O material resultante estúdase para cambios nos tecidos para determinar condicións precancerosas.
Ademais, pódese realizar unha proba de VPH, na que se analiza nun laboratorio o material celular dun hisopo de mucosa ou unha mostra de tecido para detectar a presenza de certos virus. Non obstante, isto só proba que a zona afectada está infectada, pero non fai ningunha declaración sobre se se produciron cambios no tecido. Así, unha proba de VPH ten sentido, especialmente cando se combina cunha proba de Papanicolaou, e pode axudar a detectar precursores do cancro nunha fase inicial.
Se a proba é positiva, non hai motivos de preocupación xa que as infeccións non sempre conducen a cancro. Recoméndase un exame regular para detectar cambios nos tecidos nunha fase inicial. Pola contra, un resultado negativo da proba non indica se houbo unha infección pasada que o corpo combateu con éxito.
Para os homes, non existe un exame preventivo no que a proba se realice regularmente. Se existe un cancro subxacente, probar o tumor pode determinar se a infección por VPH está subxacente ao cancro.
Tamén se utilizan métodos de ADN especializados en diagnósticos de laboratorio, como a PCR en tempo real. As verrugas anoxenitais causadas polos tipos 6 e 11 do VPH son facilmente detectadas durante un exame xinecolóxico.
Como curar o virus do papiloma humano

Na maioría dos casos, a enfermidade non require tratamento porque desaparece por si soa e despois xa non se detectan os virus. Non obstante, se non é o caso, a infección pode durar máis tempo e persistir durante meses ou anos.
Ata a data, non existen métodos de influencia sistémica sobre este virus que poidan destruílo por completo. Non obstante, o tratamento das verrugas existentes reduce o número de virus, polo que en moitos casos o sistema inmunitario pode combater os virus restantes e así desfacerse deles. Nalgúns casos, os patóxenos sobreviven e poden causar síntomas da enfermidade unha e outra vez.
- As verrugas plantares e xenitais pódense tratar con medicamentos formulados con ácido salicílico para aplicación tópica.
- A crioterapia tamén é un método que se usa a miúdo para o VPH. Neste caso, a verruga quéimase con frío, usando nitróxeno líquido.
- Láseres ou electrocauterización son métodos igualmente utilizados.
Para o cancro causado polo VPH, o tratamento é moito máis difícil. Para o cancro de cérvix, adoita ser recomendable eliminar o útero, respectivamente a parte superior da vaxina e os ovarios. Isto pódese complementar con radioterapia para eliminar a posibilidade de recaída. Outros cancros causados polo VPH son máis frecuentemente tratados con terapia dirixida, como a radiación ou a quimioterapia.
Cómpre lembrar que a operación non é unha solución radical, senón que só resolve un problema cosmético, xa que despois da eliminación o virus pode permanecer nos tecidos circundantes e os condilomas poden aparecer de novo.
Prevención da infección
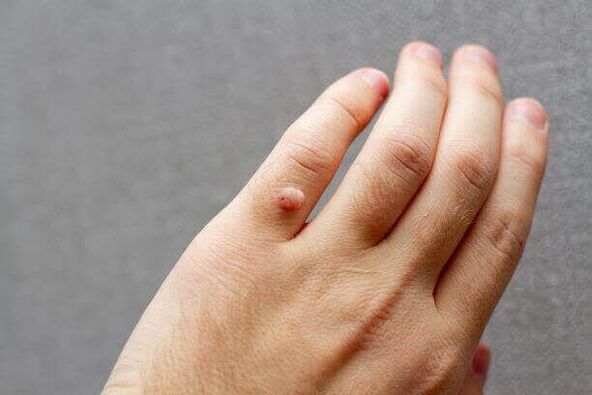
Existen dúas vacinas: unha vacina bivalente contra o VPH 16 e 18 e unha vacina tetravalente contra o VPH 6, 11, 16 e 18. Recoméndase a vacinación para todas as nenas de 14 anos ou máis.
A vacinación non protexe contra todos os tipos de VPH. Polo tanto, recoméndase a todas as mulleres de 25 a 65 anos, aínda que estean vacinadas, someterse a exames de frotis regulares.
A detección oportuna e a eliminación completa dos condilomas reduce o risco de enfermidade. A eficacia do uso de preservativos para protexer contra a transmisión da infección pode reducir significativamente o risco de desenvolver esta enfermidade. A forma máis prometedora de previr e tratar as fases iniciais da enfermidade provocada por esta infección é unha vacina polivalente específica.
Por que aparecen as verrugas plantares e métodos de tratamento
As verrugas son lesións cutáneas que aparecen en forma de formacións redondas especiais que sobresaen sobre a superficie. Xorden debido a virus específicos.
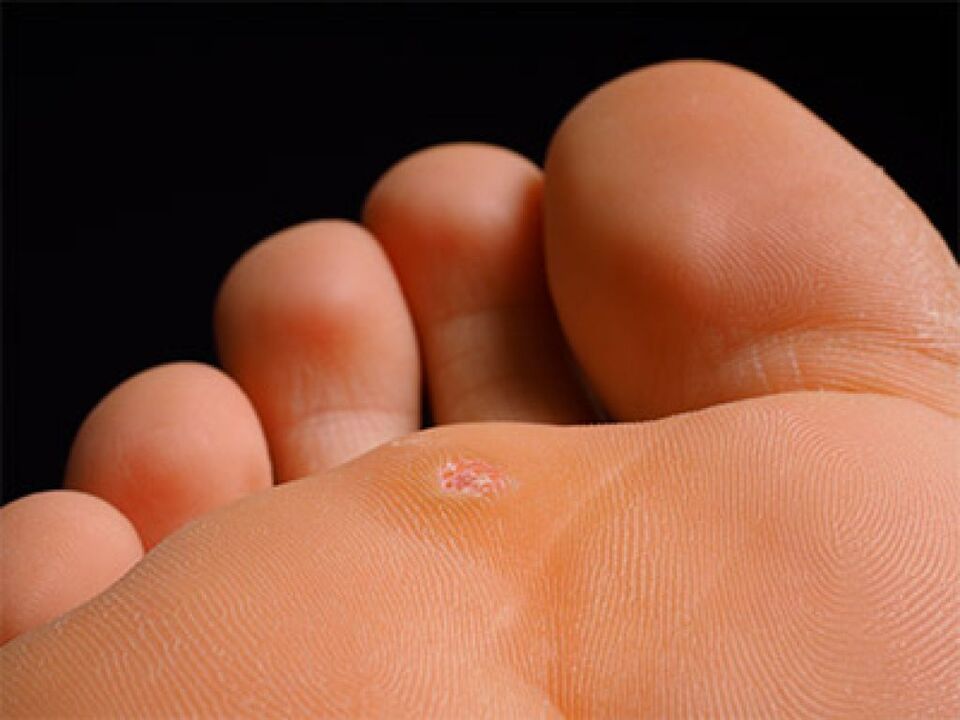
Estas formacións adoitan causar molestias físicas debido á súa localización. Mesmo despois do tratamento tenden a repetirse.
Tipos e razóns
Hai moitas variedades de verrugas; clasifícanse segundo unha serie de características:
- Simple. Ocorren en partes expostas do corpo, brazos, pernas, cara e coiro cabeludo. Normalmente non son perigosos, pero non son esteticamente agradables e poden multiplicarse rapidamente, afectando grandes áreas da pel. Dispóñense como en "familias".
- Plantar. A súa localización é exclusivamente nos pés. Provoca molestias ao camiñar.
A principal causa é a infección polo virus do papiloma humano, que afecta as membranas mucosas e a pel.
Virus do papiloma humano
Este é un dos virus máis comúns na Terra. A infección pode ocorrer de varias maneiras:
- contacto e doméstico (a través do tacto);
- sexual (xenital, anal, oral-xenital);
- no parto de nai a fillo.
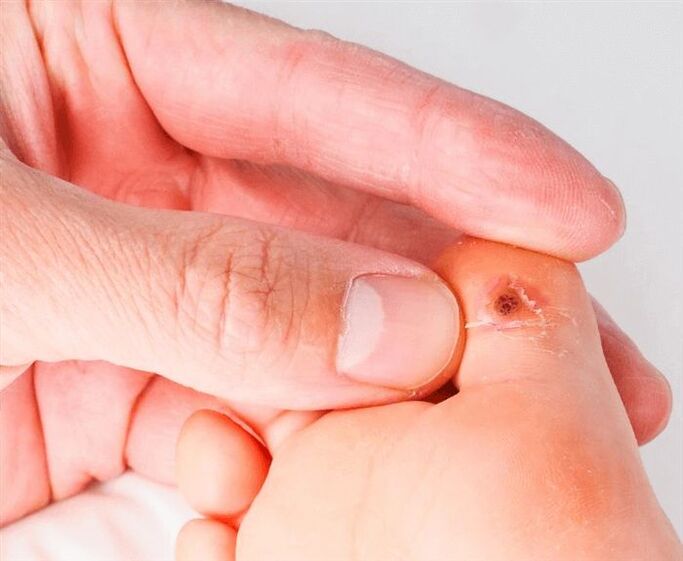
O período de desenvolvemento da enfermidade varía de varias semanas a decenas de anos, isto explícase polo feito de que o virus pode non manifestarse durante moito tempo, pero axiña que a inmunidade se fai un pouco máis débil, aparecen crecementos inmediatamente no pel e/ou mucosas. O principal perigo desta enfermidade é que certos tipos de VPH son moi propensos a provocar a formación dun tumor maligno (cancro de pel ou de mucosas). Para asegurarse de que a enfermidade non levará á formación dun tumor, é necesario someterse a un exame por un médico e non automedicarse.
Síntomas e tipos de verrugas no pé
Unha verruga plantar aparece como un engrosamento parecido a un callo cunha capa de pel do estrato córneo. Interfire coa marcha e causa dor. O estado pasivo caracterízase por unha reprodución lenta, non chegando ao estrato córneo do epitelio, polo que esta condición non se manifesta externamente.
O estado activo caracterízase polo feito de que o virus se desenvolve rapidamente e, ascendendo ás capas superiores da epiderme, maniféstase en numerosos síntomas. A verruga plantar tamén se chama verruga espinosa, verruga de galiña. O virus entra durante o seu contacto coa pel a través de cortes e abrasións na capa externa da pel:
- En primeiro lugar, aparece unha pequena pápula gris-amarelada cunha superficie irregular.
- Aos poucos, o pequeno elemento faise denso e adquire unha cor sucia.
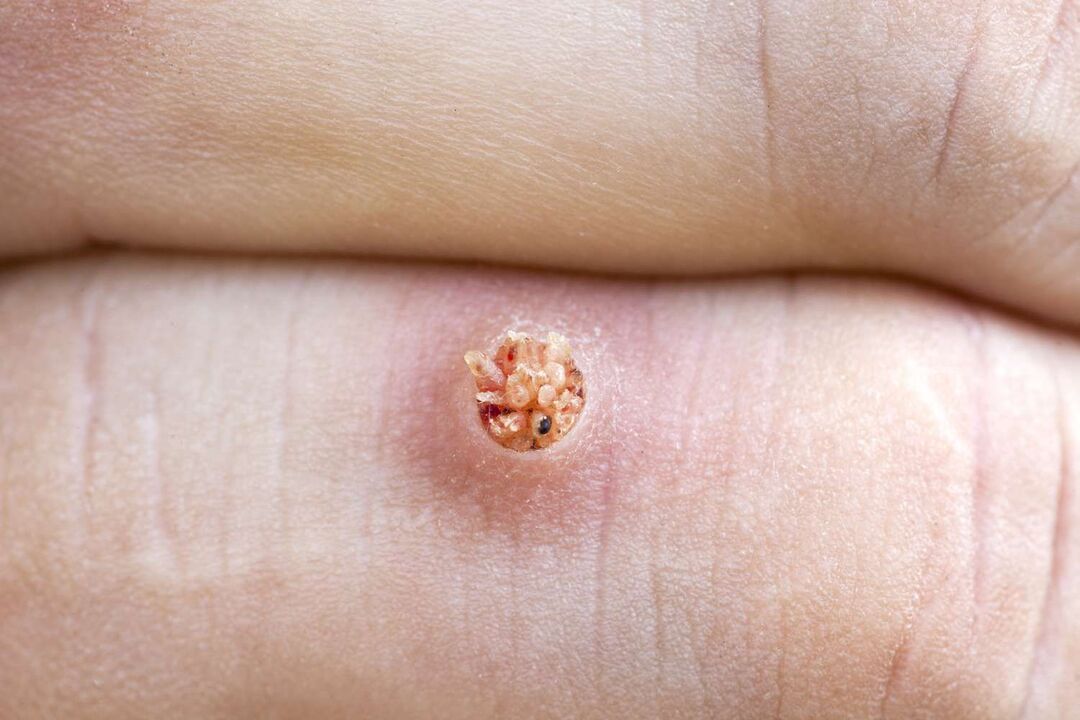
Desde o interior, unha verruga plantar parece papilas fusionadas de diferentes tamaños cun matiz rosado. Alí fórmanse vasos capilares adicionais, que provocan hemorraxia se colles unha verruga.
Eliminación de verrugas plantares
Paga a pena tratar unha verruga plantar se:
- Hai sensacións dolorosas.
- A verruga está sangrando.
- Había puntos nel.
- A verruga aumenta rapidamente de tamaño.
Hai moitos métodos de tratamento. Un deles é a criodestrución. O significado do método é que a verruga está exposta a nitróxeno líquido a unha temperatura de menos 196 graos. A zona afectada polo virus conxélase e elimínase a verruga.
Utilízase o método de exposición habitual e agresivo. Co método agresivo, aplícase nitróxeno durante uns segundos máis, pero este método é máis doloroso. É importante ter en conta que se unha verruga aparece e existe durante máis de seis meses, a eficacia da criodestrución redúcese moito e, en consecuencia, o significado desta operación tamén desaparece.
Despois de eliminar unha verruga plantar con nitróxeno líquido, debes seguir algunhas recomendacións:
- a burbulla que queda no lugar da verruga non se pode abrir;
- para evitar danos mecánicos, use unha venda estéril en lugar de xeso;
- Tratar a zona afectada con alcohol salicílico 2% dúas veces ao día;
- tentar evitar que a auga entre na zona afectada.
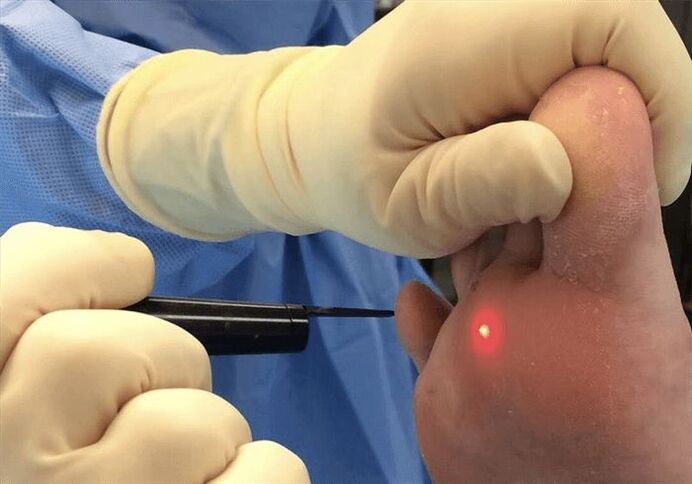
Outro método é a coagulación con láser. Este é un dos métodos máis comúns para eliminar as verrugas. A maioría dos sistemas láser están equipados cun sistema de refrixeración especial. Así, o procedemento ten lugar cunha molestia mínima e non permite a inflamación, xa que o láser ten propiedades antisépticas. Ademais, este é un método sen contacto.
Hai varias formas:
- Láser de dióxido de carbono (CO2). O tratamento neste caso realízase mediante luz infravermella. O método é un 70% efectivo, pero a desvantaxe é que o tecido san tamén se pode danar.
- Láser de erbio. Este método de tratamento usa unha lonxitude de onda máis curta, o que reduce a probabilidade de cicatrices despois da cirurxía. A eficiencia adoita ser do 75%.
- Láser de colorante pulsado. Con este método de exposición, a destrución primaria dos capilares dilatados na verruga e a estimulación do sistema inmunitario, o que contribúe a unha curación eficaz. A eficacia do tratamento é de preto do 95%.
Despois do tratamento con láser, fórmase unha codia na zona afectada, que desaparece por si só dentro de sete a dez días. As recomendacións para este método de tratamento son as mesmas que despois da exposición ao nitróxeno: evite danos mecánicos e a entrada de auga.
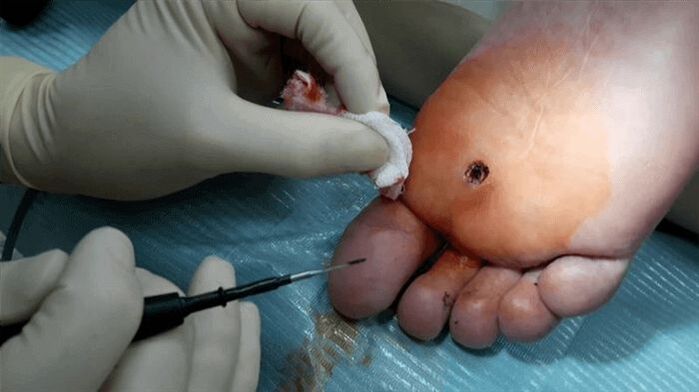
A seguinte forma de eliminar as verrugas é a electrocoagulación. Neste caso, aplícase unha corrente de alta frecuencia á verruga. O tratamento realízase baixo anestesia local. A exposición dunha verruga a altas temperaturas leva á evaporación das células afectadas polo virus do papiloma. Outra vantaxe deste método é que a cauterización dos vasos sanguíneos impide o sangrado. Despois da cirurxía, fórmase unha codia na zona afectada da pel, que desaparece en 7 a 10 días.
Unha verruga plantar pódese tratar con cirurxía directa. Neste caso, a escisión ocorre baixo anestesia local, despois aplícanse suturas. Despois da operación, o médico prescribirá certas recomendacións. Así, recoméndase evitar a entrada de auga e xabón na zona afectada, non arrancar a codia resultante e tratar a zona afectada cun antiséptico nos primeiros 7-10 días.
Para cada tipo de operación hai certas contra-indicacións. Así, será imposible realizar a operación se ocorre o seguinte:
- embarazo;
- diabetes;
- tumores malignos no corpo;
- infección e inflamación ao redor da verruga;
- exacerbación do herpes;
- temperatura elevada.
Se a súa presión arterial é alta, o procedemento tamén debe aprazarse.
Tratamento das verrugas sen cirurxía

A xente adoita preguntarse como eliminar unha verruga plantar sen cirurxía. Para iso, podes usar pomadas e solucións farmacéuticas.
Basicamente, estes ungüentos teñen os seguintes efectos:
- antiinflamatorio;
- antiséptico;
- inmunomodulador;
- antiviral;
- antifúngico.
Ademais, pode conter vitamina E, que tamén ten un efecto positivo no tratamento, xa que as vitaminas xeralmente fortalecen o corpo e reducen o risco de recaída.
É importante que estes produtos se usen para verrugas plantares simples e pouco profundas. Ademais, se se produce algún efecto secundario, é necesario lavar o medicamento con abundante auga morna e buscar inmediatamente axuda dun médico.
Entón, é posible curar as verrugas, hai moitas formas de facelo, pero non debes facelo sen consultar previamente a un médico, para non prexudicar a túa saúde. Ademais, está estrictamente prohibido automedicarse se o médico tratante prescribe contraindicacións.
Tratamento de papilomas no corpo
Métodos de hardware
Os métodos de hardware modernos para tratar papilomas permiten desfacerse deles e previr o desenvolvemento da recaída da enfermidade. Os métodos máis utilizados son:
- A criodestrución é a destrución dos crecementos expoñendoos a baixas temperaturas.
- A electrocoagulación é a cauterización de formacións cunha corrente eléctrica, cuxa forza e frecuencia se seleccionan dependendo do tamaño, tipo e densidade do papiloma.
- Eliminación con láser. O tipo de impacto é claro polo nome. O procedemento non leva máis de 15 minutos e axuda a desfacerse de crecementos desagradables para sempre.
Tratamento farmacolóxico
Entre os medicamentos utilizados están a celidonia, o aceite de ricino, o lapis de lapis, os preparados Sani Skin e Dermavit.
Demostran unha eficacia variable e non evitan a recaída da enfermidade. A principal desvantaxe da terapia farmacolóxica para papilomas é o desenvolvemento frecuente de reaccións alérxicas.
Prevención de papilomas
Para evitar a aparición de crecementos e evitar a infección polo virus do papiloma humano, debes:
- Use anticoncepción de barreira durante as relacións sexuais.
- Observe as normas de hixiene persoal e use só toallas individuais, xabón e un cepillo de dentes.
- Cando visite baños públicos, non descoide o uso de zapatos de goma.
Tamén debes normalizar a túa rutina diaria, levar unha dieta equilibrada, abandonar os malos hábitos e evitar situacións estresantes. Estes factores non son a causa da enfermidade, pero poden provocar o seu desenvolvemento se o virus xa está presente no organismo.
















































































